
Comprobada efectividad en la detección de SARS-CoV-2 para la industria alimentaria
INTRODUCCIÓN
Una reciente investigación ha afirmado que la nueva variante del SARS-Cov-2 denominada, Variante delta, es un 60% más contagiosa, mostrando un R0 = 7 (Burki, 2021; Callaway, 2021), es decir, cada infectado es capaz de contagiar a 7 personas. Actualmente, existen varios estudios para evaluar la efectividad de las distintas vacunas que se utilizan actualmente en Chile, con porcentajes de protección variables a la fecha, reforzando la estrategia de aplicar una tercera dosis o de desarrollar nuevas formulaciones de vacunas para el futuro (Dyer, 2021).
Un ejemplo preciso de lo anterior es lo que ocurre con la nueva “Variante épsilon” o “Variante California”, la cual ha mostrado que disminuye los anticuerpos inducidos por las vacunas del tipo ARN. Estos resultados fueron publicados recientemente en la prestigiosa revista “Science” (McCallum et al., 2021).
Durante el último año, el nuevo coronavirus conocido por los virólogos como “SARS-CoV-2”, ha provocado un cambio de paradigma a nivel mundial. La aparición de este virus ha desencadenado restricciones de movimiento que han frenado la producción, amenazando no sólo la salud de las personas, sino que además la sostenibilidad económica. La arista de la salud pública ha sido el principal foco de autoridades gubernamentales, lo que va de la mano con la preocupación de las empresas por sus colaboradores para mantener y asegurar el bienestar general.
Desde que comenzó esta pandemia, varias “olas de contagio” se han desencadenado, lo que se relaciona con el descubrimiento de nuevas variantes del virus generadas debido a transmisiones masivas, sumado a la rápida diseminación que, según algunos investigadores, seguirá sucediendo, especialmente, posterior a los procesos de desconfinamiento (Revisado por Lazarevic et al., 2021, La Rosa et al., 2021). Esto ya ha ocurrido en Inglaterra donde la nueva “Variante delta”, apareció posterior al levantamiento de medidas y a pesar de tener uno de los programas de vacunación más efectivos del mundo (Callaway, 2021).
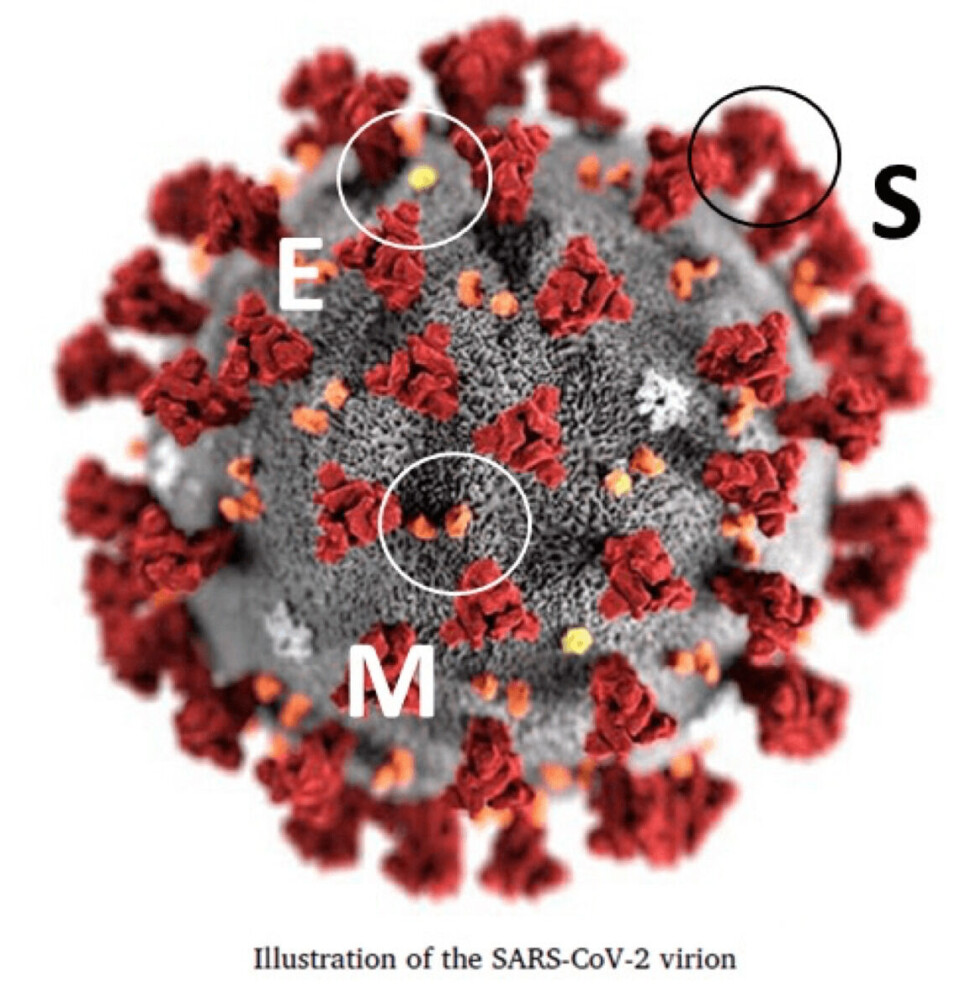
Las vías de transmisión de este virus están asociadas a contacto directo entre personas y aerosoles (principal entrada por vía respiratoria), aunque las superficies también son blancos de higienización, así como dianas de testeos para evaluar la presencia del virus, no descartándose que puedan ser una fuente de contagio. Santarpia
Desde el inicio de la pandemia, diversas investigaciones detectaron la estabilidad del virus en superficies y aerosoles (van Doremalen et al., 2020, Santarpia et al., 2020). Por otro lado, la Organización Mundial de la Salud (OMS) considera que las superficies contaminadas pueden ser un vector de transmisión, pero recalcan que la vía más importante es el contagio de persona a persona.
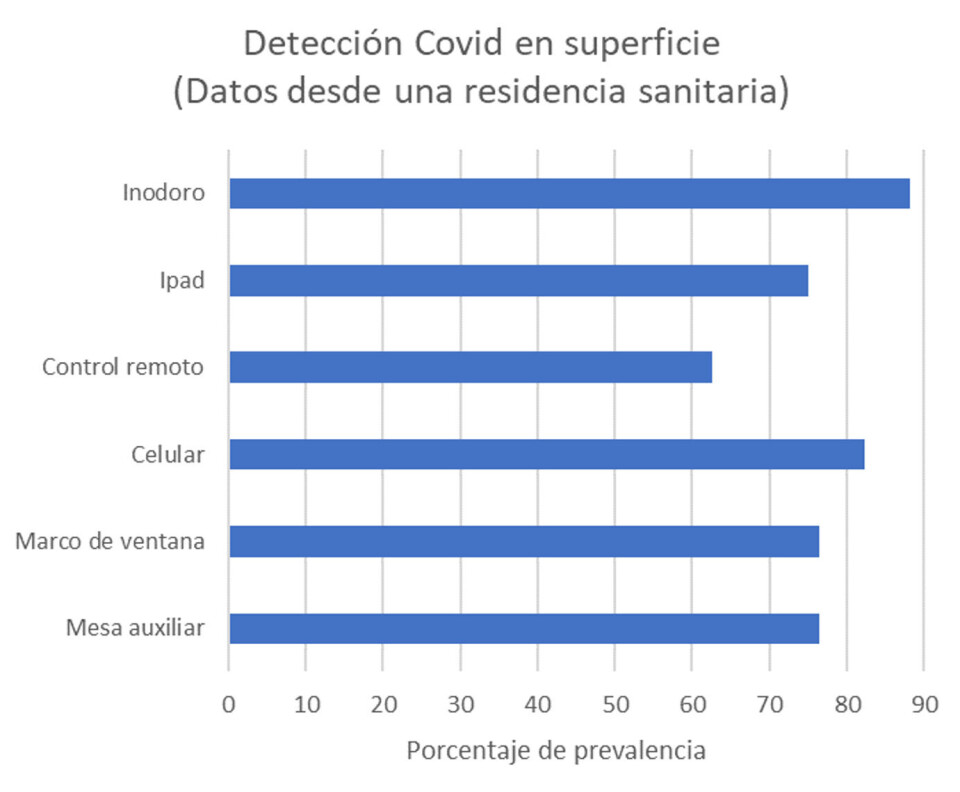
Adicionalmente, algunos investigadores han considerado durante el último año que objetos inanimados pueden actuar como vectores después de estar expuestos a las vías respiratorias de una persona infectada, llegando a ser un riesgo significativo en términos de transmisión (Figura 2; Revisado por Aydogdu et al., 2021), por lo que deben ser consideradas dentro de la matriz de riesgo en lugares de trabajo cerrados, donde pomos de puertas en áreas comunes como: baños, casinos, así como contenedores de mascarillas, por ejemplo, pueden ser una fuente de contagio, pero también, de detección masiva de la presencia del virus causante del COVID-19 y de otras posibles enfermedades respiratorias.
AQUAGESTIÓN: A UN AÑO DEL LANZAMIENTO DE DETECCIÓN DE SARS-CoV-2 EN SUPERFICIES Y ALIMENTOS.
Desde hace más de un año, el equipo técnico de Aquagestión ha generado una gran experiencia en el análisis de RT-qPCR para la detección de SARS-CoV-2 en la industria alimentaria, así como levantando información de puntos críticos en los cuales realizar los muestreos para acompañar a la industria en la toma de decisiones.
El análisis ha sido implementado de manera exitosa en más de 30 compañías desde la región de la Araucanía hasta Magallanes, considerando la entrega del hisopo específico para la toma de muestras, un tubo cónico con solución estabilizadora e inactivante del virus (para prevenir su diseminación), donde la muestra puede ser almacenada a temperatura ambiente (20-25°C) por hasta 6 días y a 4°C durante un mes.
Recomendaciones:
Posterior a la toma de muestras, recomendamos desinfectar las superficies como resguardo adicional. Para ello, utilice etanol 70-90%, hipoclorito de sodio al 0,1% y/o peróxido de hidrógeno ≥ 0,5%, los cuales garantizan una reducción superior a 3 log10 del coronavirus humano (Kampf et al., 2020), con un tiempo de contacto mínimo de 1 minuto o según recomendación de los proveedores.
Estas medidas, junto con la ventilación constante y la reducción del número de colaboradores en la oficina, son las principales herramientas para combatir la diseminación del virus en los espacios cerrados, sin olvidar las medidas de autocuidado que se han utilizado hasta la fecha.
¿QUÉ ES LO QUE SIGUE?: EL PRONTO REGRESO A OFICINAS Y LAS NUEVAS APERTURAS
Ante la incerteza respecto a la efectividad de las principales vacunas utilizadas en Chile frente a esta nueva “Variante delta” y otras posibles, recomendamos evaluar la presencia del virus en superficies de áreas comunes, como oficinas, casinos, baños, entre otros; para proteger el capital más importante de una empresa, los colaboradores. Para ello, sugerimos aplicar una estrategia preventiva en oficinas identificando tres etapas.
La primera y a su vez la más relevante, está dada por una acción liderada desde la alta gerencia en conjunto con Recursos Humanos y el encargado de seguridad y prevención de riesgos, donde el foco está en implementar todas las medidas de distanciamiento social, reducir densidades y ajustar el número personal presente en la oficina. Esto minimiza el riesgo de contagio, sumando campañas internas de difusión relacionadas con la concientización y medidas preventivas.
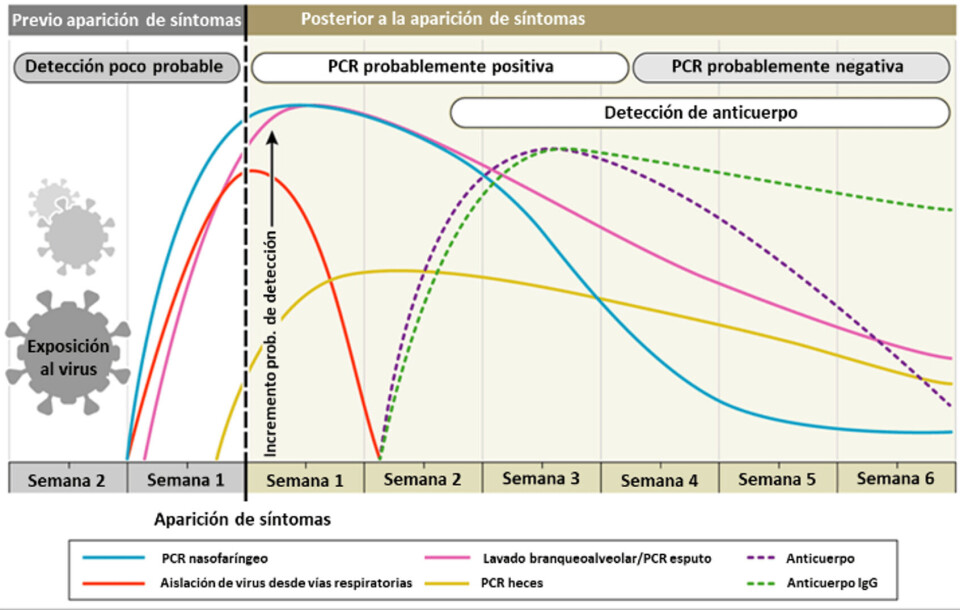
La segunda tiene relación con la implementación de una vigilancia activa de las zonas comunes, en las cuales se desenvuelven los colaboradores. Para ello, es necesario hacer un levantamiento de información relacionada con la detección de puntos críticos, para así focalizar la toma de muestra. Además, se debe establecer la frecuencia y día de muestreo, tomando en cuenta la variación en los tiempos de diagnóstico para la detección del virus (Figura 3), donde recomendamos considerar la existencia de turnos de trabajo en la oficina, con el fin de respetar los aforos establecidos por la autoridad sanitaria.
Finalmente, la tercera etapa, considera el plan de acción en caso de detectar la presencia del virus en él ambiente. Para ello, recomendamos la realización de una prueba PCR individual para la detección de Covid-19 a toda persona que se haya encontrado en las oficinas durante el día de la toma de muestra y que se defina como posible contacto estrecho, así como de revisar si las medidas de higienización están siendo realizadas en los tiempos establecidos, respetando las indicaciones entregadas por su proveedor.
En resumen, aun no podemos dar por superada la pandemia, actualmente han habido rebrotes importantes de COVID-19 asociados a las nuevas variantes epidémicas en países desarrollados, con programas de vacunación tan exitosos como el nuestro, donde el denominador común es la relajación de medidas preventivas tan criticas como el uso obligatorio de mascarillas en espacios cerrados. El éxito en erradicar este virus, está en la detección temprana y autocuidado, sumado a desarrollo de nuevas formulaciones de vacunas más efectivas y programas sanitarios específicos a las realidades locales de cada región.
Nota Técnica preparada por:
- Pablo Santibáñez BQ, MBA, Dr. (c) C. acuicultura, Jefe Área inocuidad Alimentaria pablo.santibanez@abbott.com, +56 9 7476 1422.
- Raúl Cortés, Biólogo Marino, Dr. En Ciencia y Tec. de la Producción Animal, Jefe Técnico Inocuidad Alimentaria. raulantonio.cortes@abbott.com.




















